Ma. Luisa Silva Mora,* Enrique Úraga P.,** Enrique Loayza S.***
Ma. Luisa Silva Mora,* Enrique Úraga P.,** Enrique Loayza S.***
Cuadro Clínico
Se trata de un paciente masculino de 21 años de edad, sin antecedentes personales de importancia, ni alergias. Acudió por un cuadro clínico de 8 años de evolución caracterizado por placas hiperpigmentadas levemente deprimidas, no induradas asintomáticas localizadas en tronco con predominio en espalda. A la dermatoscopía se evidenció abundante proliferación vascular.
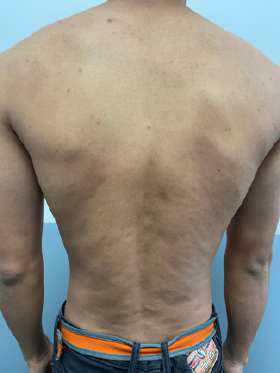
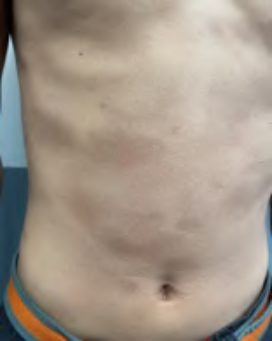
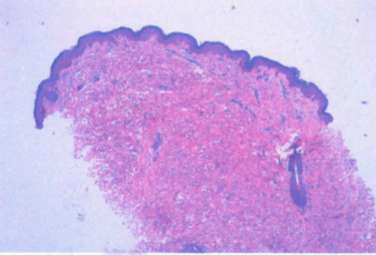
Dentro del diagnóstico diferencial fueron consideradas esclerodermia lineal, atrofoderma de Moulin, micosis fungoide hiperpigmentada. Se solicitó biopsia de una lesión de región lumbar, cuya histopatología mostró sobrecarga melánica de los estratos basales de la epidermis, la dermis de aspecto normal, hallazgos compatibles con atrofoderma de Moulin. Luego de la explicación exhaustiva sobre la patología, el paciente decidió no realizar tratamiento y mantenerse en observación.
 Discusión
Discusión
Su etiopatogenia sigue siendo desconocida, con casos esporádicos, se considera un mosaicismo somático con una mutación postcigótica en el desarrollo temprano. Por otro lado, se ha sugerido la hipótesis de que en realidad se trata de una enfermedad autoinmune, ya que se ha encontrado similitudes clínicas e histológicas con la atrofoderma de Pasini y Pierini y la morfea lineal, siendo considerada por algunos autores como un espectro de una entidad.
Según su descripción original, clínicamente se caracteriza por bandas hiperpigmentadas, ligeramente atróficas, usualmente unilaterales, de distribución Blaschkoide, localizadas en tronco, extremidades, y raramente región cérvico-facial.1,2,5 Usualmente tiene un inicio abrupto en la infancia o adolescencia. Las lesiones atróficas se acentúan gradualmente en los primeros años sin evidencia de inflamación previa, y luego se estabilizan sin presentar esclerosis.
En el año 2017, Yan y cols, reportaron el caso de una mujer con lesiones sugestivas de ALM con anticuerpos antinucleares positivos y elevación de inmunoglobula M, en cuya biopsia se evidenció infiltrado linfocítico inflamatorio .4 En este año se reportó el caso de un paciente de 28 años con lesiones pruriginosas con anticuerpos antinucleares positivo y anti-ribonucleoproteinas, anti Sm positivos, en cuya biopsia se evidenció aumento de fibras de colágeno, depósito de mucina e infiltrado linfocítico perivascular. Estos datos apoyan la teoría de un origen autoinmune.
En los últimos años, gracias a los avances tecnológicos se ha utilizado la ecografía como un método no invasivo para su diagnóstico, a su vez que ha ayudado en la discusión de por qué se produce la atrofia en esta entidad. En el 2011, Norisugi evaluó y comparó mediante ecografía el grosor de la dermis en las lesiones y en piel normal. Encontrando la dermis de espesor normal y reducción del espesor del tejido subcutáneo en las lesiones. 9 Lo que apoyaría la descripción inicial de Moulin.
Por otro lado, Siew-Kiang Tan y colaboradores, compararon histológicamente piel normal y piel afecta, encontrando disminución del grosor de la dermis y evidenciando que las fibras de colágeno estaban más compactas en el área afecta. En el 2020 Conghui Li y colaboradores, demostraron mediante ecografía adelgazamiento de la dermis, mientras que en la histología la atrofia dérmica no fue evidente. Por lo que sugieren que este resultado negativo puede deberse a que la biopsia se tomó del centro de la lesión y no había biopsia de tejido normal para comparar. Sugiriendo la necesidad de tomar 2 biopsias una de la lesión y otra de piel sana.
No hay tratamiento efectivo, se han utilizado diversas modalidades con resultados variables como fototerapia, penicilina a altas dosis, esteroides tópicos, hidroquinona, heparina, inhibidores de la calcineurina, metotrexate, siendo la observación sin tratamiento un excelente método de seguimiento.
La ALM es una entidad infrecuente, de carácter benigno, con excelente pronóstico. Como evidenciamos en nuestro caso la presencia de telangiectasias en las lesiones puede no ser tan infrecuente. La localización de la atrofia y la presencia o no de inflamación sigue siendo un motivo de discusión que requiere más estudio. Su principal afectación suele ser cosmética y debido a la falta de respuesta al tratamiento la observación sin tratamiento específico es muy válida en estos casos.
Bibliografía1. Yan W, Wang S, Liu HJ, Wang L, Li W, Ran YP, et al. Linear atrophoderma of Moulin: a disease related to immunity or a kind of connective tissue disease? Australasian Journal of Dermatology. 2017 Aug 1;58(3):e126–8.
2. Atrofodermia lineal de Moulin, reporte de un caso.
3. Danarti R, Bittar M, Happle R, König A. Linear atrophoderma of Moulin: Postulation of mosaicism for a predisposing gene. J Am Acad Dermatol. 2003;49(3):492–8.
4. Yan W, Wang S, Liu HJ, Wang L, Li W, Ran YP, et al. Linear atrophoderma of Moulin: a disease related to immunity or a kind of connective tissue disease? Australasian Journal of Dermatology. 2017 Aug 1;58(3):e126–8.
5. Demirci GT, Altunay IK, Mertoglu E, Kucukunal A, Sakiz D. Linear atrophoderma of Moulin on the neck. J Dermatol Case Rep. 2011;5(3):47–9.
6. López N, Gallardo MA, Mendiola M, Bosch R, Herrera E. A Case of Linear Atrophoderma of Moulin.