Reporte de 4 casos.
Reporte de 4 casos.
Cuadro Clínico
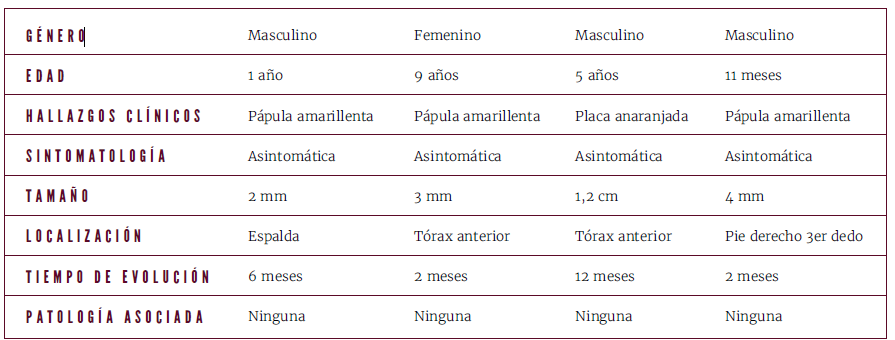
Presentamos cuatro pacientes pediátricos (Anexo. Tabla 1) sin antecedentes patológicos de importancia que acudieron a la consulta por presentar una lesión amarillo-anaranjada asintomática de bordes definidos y superficie lisa. El resto del examen físico dentro de los parámetros normales. (Anexo. Figura A).
Haga su diagnóstico
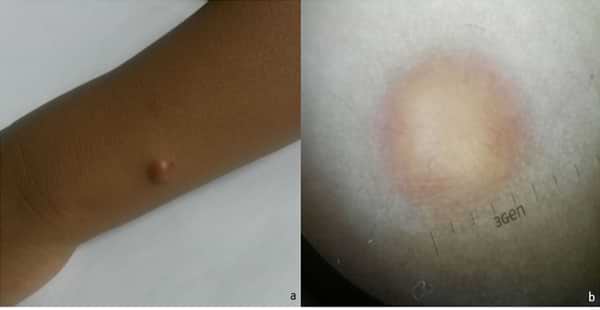
Al examen dermatoscópico de cada lesión se identificó los patrones con varias estructuras que sugieren el diagnóstico de xantogranuloma juvenil, entre las que se encuentran la apariencia de sol poniente, vasos lineales y/o ramificados, estrías blanquecinas, glóbulos o nubes blancas a amarillentas y red de pigmento. (Anexo. Figura B).
Discusión
El Xantogranuloma Juvenil es la forma más frecuente de histiocitosis de células no Langerhans, histiocitosis no X o histiocitosis tipo II. El 5 a 20% se presentan al nacimiento, el 75% aparecen en los primeros nueve meses, los adultos son afectados aproximadamente en el 15% de los casos. Su etiología es desconocida. Las lesiones incluyen células histiocíticas no Langerhans que originan una reacción granulomatosa, donde coexisten células gigantes y espumosas. La reacción se desencadena por un estímulo traumático o infeccioso, posiblemente secundaria a la producción de citocinas. Las células espumosas son predominantes debido a la unión de colesterol con las lipoproteínas de baja densidad, en la que su biosíntesis intracelular está aumentada. Es una neoformación de aspecto papular o nodular, oval, firme, superficie lisa bien delimitada, eritematoso, de 0.5 a 2 cm de diámetro. El número de lesiones es variable, desde lesiones solitarias hasta lesiones múltiples. Predomina en cara, tronco y parte proximal de extremidades, respeta palmas y plantas y afecta particularmente en párpados. En estadios tempranos es de color pardo a rojo con tinte amarillento, con el tiempo adquiere un color amarillo blanquecino; puede desarrollar ocasionalmente telangiectasias en la superficie. Son indoloros a la presión. Presenta manifestaciones extracutáneas, principalmente alteraciones oculares (1%), cuyo resultado es la pérdida irreversible de la visión, pero sin dañar el estado general del paciente.
A parte de las características benignas de esta patología se debe investigar siempre el compromiso sistémico del paciente, ya que se ha encontrado lesiones en pulmones, hueso, testículos, tracto gastrointestinal, corazón, cavidad oral y ojos. La afectación ocular es bastante rara con un rango de 0.3%. El 10% de los niños con JXG cutáneo, se manifiesta típicamente como un nódulo circunscrito del iris, ocasionalmente con hifema (presencia de sangre en el área frontal del
ojo) y presión intraocular elevada.3,4,5,6,7,19 Se ha descrito la asociación con neurofibromatosis tipo 1 y leucemia mielomonocítica.
Además, se han definido múltiples variantes de XGJ entre las que encontramos a la forma gigante no lipidizada, intramuscular, subcutánea, múltiple liquenoide y eruptiva.
La morfología histopatológica del Xantogranuloma Juvenil varía de acuerdo al tiempo evolución de la lesión, por lo que se encuentra tres etapas de acuerdo a sus características específicas: 1 Etapa temprana: histiocitos pequeños en un infiltrado monomorfo, leve vacuolización citoplasmática entremezclada con infiltrado inflamatorio escaso, 2 Etapa totalmente desarrollada: vacuolización prominente con formación de células xantomatosas, células gigantes de Touton, células inflamatorias perilesionales y perivasculares, 3 Etapa de regresión: escasas células xantomatosas, reacción tisular fibrótica moderada con incremento de células fusiformes. 11,12 La tinción inmunohistoquímica juega un papel clave en el diagnóstico; CD68 y vimentina son positivos, mientras que CD1a suele ser negativo.
El tratamiento del xantogranuloma juvenil comprende una amplia gama de opciones entre las que se encuentran la escisión quirúrgica, corticoterapia e incluso la observación, debido a la tendencia a la resolución espontánea que caracteriza a esta enfermedad. Asimismo, en el año 2014 se reportó el uso exitoso de bevacizumab en un paciente con xantogranuloma juvenil ocular recalcitrante al tratamiento convencional.
Podemos concluir que la dermatoscopía es una herramienta de gran utilidad y apoyo al Dermatólogo en el diagnóstico XGJ, sin la necesidad de realizar procedimientos invasivos como las biopsias, tomando en cuenta que la mayor parte de pacientes afectados son pediátricos.
Bibliografía
1. Martínez EV y cols. Xantogranuloma juvenil. Rev Cent Dermatol Pascua • Vol. 11, Núm. 1 • Ene-Abr 2002.
2. López I y cols. Xantogranuloma juvenil solitario. Dermatología Rev Mex Volumen 51, Núm. 3, mayo-junio, 2007.
3. Blanco del Val A y cols. Xantogranuloma juvenil múltiple. An Pediatr (Barc) 2004;60(1):87-95.
4. Palmer A y cols. Dermoscopic Appearance of Juvenile Xanthogranuloma. Dermatology 2007; 215:256-259.
5. Song M, Kim SH, Jung DS, Ko HC, Kwon KS, Kim MB.Structural correlations between dermoscopic and histopathological features of juvenile xanthogranuloma.JEADV.2011; 25: 259–263.
6. Freyer DR, Kennedy R, Bostrom BC, Kohut G, Dehner LP.Juvenile xanthogranuloma: Forms of systemic disease and their clinical implications.J Pediat.1996;129:223-7.