vitiligo inmunocompetente
vitiligo inmunocompetente
Cuadro Clínico
Una mujer de 38 años de edad con antecedentes personales de dermatitis atópica en la infancia, diabetes mellitus de 3 años de evolución, vitiligo de 2 años de evolución, antecedentes familiares de diabetes mellitus II por parte de su padre e HTA por parte de su madre. Acude a consulta por presentar manchas acrómicas circulares bilaterales asimétricas en extremidades inferiores acompañadas de máculas y pápulas de color rojo violáceo de disposición anular acompañadas de prurito de moderada intensidad que aparecen inicialmente en región posterior de la pierna diseminándose hacia la cara anterior de los muslos.
La inspección revela máculas de color rojo violáceo que se agrupan formando parches, durante la palpación las máculas no cambiaban de color ni presentaban aclaramiento por presión, algunas manchas tenían configuración anular y otras semianular. Algunas de las manchas se encuentran encima de la lesión de vitiligo diagnosticada hace varios años.
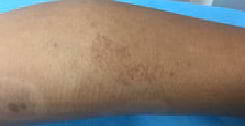
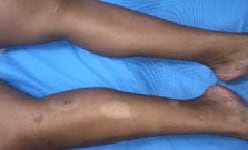
Haga su diagnóstico
El examen histopatológico demuestra que la piel tiene arquitectura conservada. Epidermis con leve acantosis irregular y espongiosis. La dermis con infiltrado linfocitario perivascular superficial. Además de existir extravasación multifocal de eritrocitos.
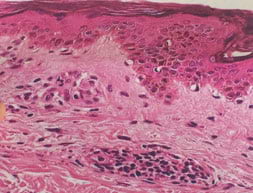
Discusión
El vitiligo y la púrpura telengectasica anular de Majocchi son enfermedades dermatológicas que desarrollan respuestas autoinmunes específicamente de hipersensibilidad mediadas por células.
El vitiligo se desarrolla en individuos genéticamente susceptibles, los factores desencadenantes, que van desde quemaduras solares a un trauma mecánico y exposición a sustancias químicas, en última instancia, causan una respuesta autoinmune que se dirige a los melanocitos causando la despigmentación. La fisiopatología de esta enfermedad nos indica dos dianas claves que ocurren para el origen y perpetuación de la enfermedad: La reacción celular al estrés oxidativo excesivo como actor clave en la aparición de la enfermedad, y el componente autoinmune como factor principal para la evolución de la enfermedad.
El sensor de estrés celular y maduración de las proteínas se da en el retículo endoplásmico. Por el estrés oxidativo las proteínas no se plegan correctamente y el acumulo de proteínas mal formadas y plegadas activa la respuesta de la proteína desplegada (UPR) UNFOLDED PROTEIN RESPONSE, la activación sostenida de dicha proteína induce muerte celular afectando a los melanocitos, además induce la producción de Interleucinas (IL-6)-(IL-8) para la atracción de componentes inmunológicos a la piel.
La respuesta citotóxica directa a los melanocitos es producida por los Linfocitos T CD8+, el interferón (IFN)-ү juega un papel central en la propagación de lesiones del vitiligo. Específicamente, se demostró que el IFN-ү causó un aumento en la expresión de CXCL10, una quimiocina que regula la invasión de tejidos epidérmicos y foliculares por Linfocitos T CD8+. Además de producir apoptosis a los melanocitos.
Estas moléculas de adhesión desempeñan un rol destacado en la regulación del tráfico de leucocitos hacia adentro o afuera del tejido inflamatorio y en la regulación de la interacción linfocito/célula dendrítica. A su vez los linfocitos presentes en el infiltrado liberan citoquinas, particularmente TNF alfa, que induce la expresión de moléculas de adhesión y causan la liberación defectuosa de factor activador del plasminógeno endotelial y/o excesiva producción de inhibidor del activador del plasminógeno. Este proceso contribuiría a la disminución de la fibrinolisis cutánea y depósito de fibrina intraperivascular característica de las DPP.
En ambas enfermedades la producción de TNF-α es primordial para la perpetuidad de la enfermedad, probablemente esta sea la citoquina que permitió la perdurabilidad del vitíligo en la paciente produciendo la despigmentación de los melanocitos así como el desarrollo de la púrpura telengiectásica de Majocchi después de algunos años, en la cual esta citoquina actuó a nivel del endotelio de los capilares, habría la posibilidad de pensar que esta proteína citotóxica es el nexo para la coexistencia de ambas enfermedades.
Bibliografía
1. Arenas Roberto. Dermatología Atlas, diagnóstico y tratamiento. Cuarta Edición, México: Mc- Graw-Hill; 2009.
2. Miguel Angel Allevato. DERMATOSIS PURPÚRICAS PIGMENTARIAS (CAPILARITIS). [En línea] Act Terap Dermatol 2007; 30: 222. Disponible en: <http://www.atdermae.com/pdfs/ atd_30_04_01.pdf>.
3. Monica Chahar. Phototherapy as an effective treatment for Majocchi’s disease. An BrAS Dermatol. 2015;90(1):96-9.
4. Prashiela Manga,1 Nada Elbuluk,1 and Seth J. Orlowa: Recent advances in understanding vitiligo. Version 1. F1000Res. 2016; 5: F1000 Faculty Rev- 2234. Published online 2016 Sep 6. doi: 10.12688/ f1000research.8976.1.
5. Dammak I, Boudaya S, Ben Abdallah M, et al.: Enzimas antioxidantes y la peroxidación lipídica a nivel tisular en pacientes con vitiligo estable y activo. Int J Dermatol. 2009; 48 (5): 476-80. 10.1111 / j.1365-4632.2009.03998.
6. Denman CJ, McCracken J, Hariharan V, et al.: HSP70i acelera despigmentación en un modelo de ratón de vitiligo autoinmune. J Invest Dermatol. 2008; 128 (8): 2041-8. 10.1038 / jid.2008.45.