Dermastocopia. Reporte de dos casos de localización infrecuente.
Dermastocopia. Reporte de dos casos de localización infrecuente.
Cuadro Clínico
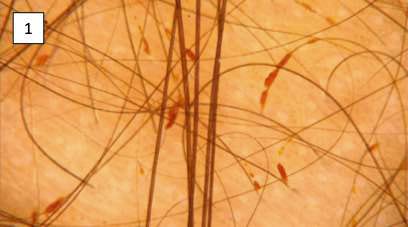
Caso 1: Paciente femenina de 4 años de edad sin antecedentes, acude a consulta con su madre quien refiere cuadro clínico de 4 semanas, caracterizado por cambios en la coloración del cuero cabelludo en región occipital además de textura irregular, sensación dura y material adherido. Al examen físico se visualiza pelos de aspecto grumoso en región occipital. Al dermatoscopio notamos que dichas concreciones tienen un aspecto irregular y color rojizo. (Foto 1 y 2).
Se solicita estudio microbiológico, el cual reveló por observación directa, estructuras cocoides y difteroides compatibles con corinebacterias gram positivas.
Caso 2:
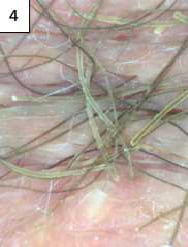
Paciente varón 56 años de edad sin antecedentes, acude por cuadro clínico de 10 meses de evolución, caracterizado por cambios en la textura del vello púbico, además de mal olor a la sudoración. Refiere este cuadro ha evolucionado, con aumento progresivo de vellos comprometidos. A la exploración de la región escrotal, observamos cambios en la coloración de pelos con estructuras a modo de masas grumosas de coloración blanco-amarillentas, adheridas a la porción central del pelo. Mediante la dermatoscopía se observaban masas grumosas que envuelven al pelo, algunas formando concreciones blancas con una morfología que simulaba un cable pelado (foto 3) y con luz polarizada, misma imagen característica (foto 4).

Haga su diagnóstico
Caso 1: Por medio de la imagen dermatoscópica sospechamos tricomicosis variedad rubra y luego del examen microbiológico, se confirmó la misma. El tratamiento se realizó a base de ácido fusídico, dos aplicaciones al día por dos semanas. Fue reevaluada después de un mes, sin recurrencias
Caso 2: Se realizó diagnóstico de tricomicosis palmellina, sin necesidad de realizar estudios complementarios. Para tratamiento se usó clindamicina tópica más peróxido de benzoilo al 5% por dos semanas con curación clínica.

Discusión
La TP es una enfermedad de etiología bacteriana. En 1951, Crissey demostró que el agente causal no era un hongo y lo identificó como Corynebacterium tenuis, el cual en la actualidad se conoce como Corynebacterium flavescens. Existen diferentes variedades clínicas de esta actinobacteria, en este reporte de casos presentamos la variedad flava y rubra; la última interesante por su rareza. Ambos casos de localización inusual ya que mayormente afecta axilas. En un estudio retrospectivo de 15 años realizado por Bonifaz en el 2013, 98% de los casos (55/56) fueron variedad flava y solo un caso de rubra (1.8%), además en 92% de pacientes la ubicación de la enfermedad se dio en las axilas, en el área púbica solo dos casos (3,6%). Bonifaz también reportó tricomicosis en dos áreas corporales simultáneamente, motivo por el cual es importante un examen físico completo en un paciente que consulta por hiperhidrosis o cambios en la textura del vello.
El signo del “cable viejo pelado” es uno de los muchos nombres que han usado para describir la imagen dermatoscópica, también hay reportes del “signo de la pluma,” “signo de la brocheta”. Esta es una herramienta sencilla que puede confirmar la sospecha de la patología, descartando diagnósticos diferenciales.
También es importante destacar que la tricomicosis palmellina forma parte de la denominada “Triada de corinebacteriosis,” ésta incluye el eritrasma, la tricomicosis y la queratosis punteada, producidas por bacterias del género Corynebacterium.3,7 Un estudio prospectivo de 3 años Nark-Kyoung y Beom-Joon demostró esta asociación,6 sugiriendo evaluar la coexistencia de las mismas al encontrarnos con un diagnóstico de TP.
Para concluir, la tricomicosis palmellina es una patología de fácil manejo que usualmente permanece infradiagnosticada por su clínica asintomática o bien, síntomas que pasan desatendidos. Creemos, viviendo en un país tropical, la incidencia de la misma debe ser más alta e invitamos a los médicos a reportarla.
Bibliografía
1. Bonifaz A, et al. Tricomicosis (tricobacteriosis) en un infante. Aspectos microbiológicos, dermatoscópicos y ultraestructurales. Revista Chilena de Pediatría. 2016; RCHIPE-164; No. of Pages 5.
2. Bonifaz A, Váquez-González D, Fierro L, Araiza J, Ponce RM. Trichomycosis (trichobacteriosis): Clinical and microbiological experience with 56 cases. Int J Trichol 2013;5:12-16.
3. Blaise G, et al. Corynebacterium-associated skin infections. International Journal of Dermatology. 2008; 47:884-890
4. Levit F. Trichomycosis axillaris: A different view. J AM ACAD DERMATOL. 1988;18:778-9.
5. Cervantes J, Johr R, Tosti A. Dermoscopy of Yellow Concretions on Axillary Hair. Skin Appendage Disord 2018;4:86–89.
6. Nark-Kyoung R, Beom-Joon, K. A corynebacterial triad: Prevalence of erythrasma and trichomycosis axillaris in soldiers with pitted keratolysis. J AM ACAD DERMATOL. 2008; 58:57.