Una revisión bibliográfica sobre el tema
Una revisión bibliográfica sobre el tema
Cuadro Clínico
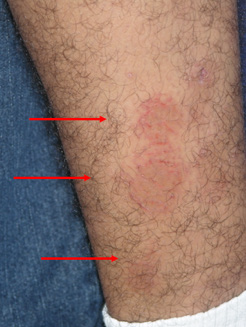
El proceso se inicia con pequeñas pápulas y vesículas que crecen y se fusionan gradualmente entre sí para formar placas eccematosas, escamosas, ligeramente edematosas, redondeadas, bien delimitadas, en forma de monedas, acompañadas de prurito intenso, muchas veces de predominio nocturno, especialmente cuando surgen nuevas lesiones. Las lesiones por lo común tienen un diámetro aproximado de 1 a 10 cm.6-51 (Fig. 5)
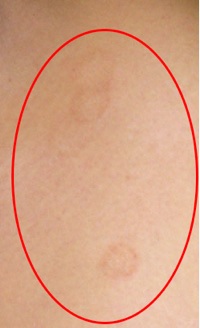
Las lesiones evolucionan en dos fases, una primera aguda en la cual predomina la presencia de pápulas y vesículas sobre un fondo de color rojo apagado, exudativo y con costras, y una segunda fase crónica, preponderantemente costrosa y descamativa. Con el tiempo las lesiones se tornan más secas y escamosas y ocasionalmente presentan un aclaramiento central que conduce a lesiones con disposición anular.6 (Fig. 7) El curso crónico es lo usual y la recurrencia es una probabilidad frecuente tendiendo a aparecer en las mismas zonas. La aparición de sobreinfección puede tener lugar en todas las etapas de la enfermedad y casi siempre implica la presencia de costras amarillentas, melicéricas.52 (Fig. 8)
Haga su diagnóstico
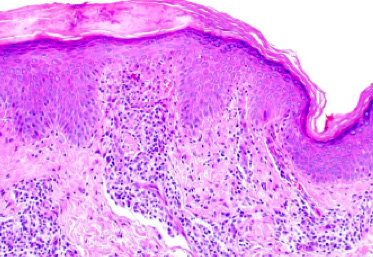
Suele ser clínico y se preconiza que la biopsia puede no ser necesaria, sin embargo en muchos casos llegamos a ella por que esas mismas características clínicas crean un confuso panorama por su similitud con otras enfermedades cutáneas y, es aquí donde la historia clínica, el examen físico con la identificación lesional, su distribución y la evolución del cuadro, logran dar utilidad a la biopsia que tampoco tiene características específicas, sino que en la mayor parte de los casos califica el cuadro histopatológico como compatible con EN.
Discusión
Finalmente podemos definir el criterio de que el EN no es un cuadro que deba ser tomado a la ligera y tal vez, la palabra eccema no debe llevarnos a fáciles prescripciones no basadas en una realidad investigativa, por ello, quisiera terminar con las siguientes conclusiones:
- El EN, es una enfermedad inflamatoria crónica de patogénesis todavía no clara, caracterizada por múltiples lesiones eccematosas redondeadas, numulares, muy pruriginosas que varían en diámetro de 1 a 10cm, siendo las extremidades y en menor porcentaje el tronco los sitios más frecuentemente afectados.
- Ha sido asociada con diversos procesos como xerosis, dermatosis de estasis, infecciones, sensibilizaciones de contacto etc. Pero es importante distinguir el EN verdadero de la DA con morfología numular, lo cual puede implicar ciertas diferencias terapéuticas.
- El diagnóstico es clínico. La prueba del parche puede ser útil en aquellos casos con enfermedad recalcitrante o una historia que sugieran dermatitis alérgica por contacto.
- El estudio histopatológico, si bien todos concuerdan que no es siempre necesario, dado que no tiene características específicas, sin embargo, en muchos casos realizamos la biopsia porque las similitudes con otras enfermedades como pitiriasis rosada, pitiriasis liquenoide u otras, dificultan el diagnóstico y la histopatología puede permitir descartar dichos diferenciales.
- En lo que respecta al tratamiento, hemos revisado las posibilidades más comentadas hasta los actuales momentos y no puedo dejar de expresar que a veces no es fácil aceptar que las terapias más extremas sean necesarias en el EN, sin embargo la cronicidad del cuadro y sus presentaciones más severas podrían justificarlas. Recordemos que esta cronicidad evolutiva, con recidivas constantes y años de evolución, puede afectar severamente la esfera psicológica de estos pacientes y talvez esto se convierta en un justificante de terapias más intensas. Tampoco debemos olvidar que no es infrecuente que cuando enfrentamos estos cuadros, prescribimos corticoides y antipruriginosos con facilidad, y olvidamos la importancia de la investigación de factores desencadenantes o agravantes del EN.
- Finalmente, cualquiera que sea el tratamiento que se utilice para EN, es importante que el paciente conozca y acepte, que el mismo se puede extender sobre un período de semanas, meses e incluso años,y que, cuando todo parece tranquilo, las recurrencias son comunes, a menos que el factor etiológico o contribuyente se pueda eliminar o corregir.
Bibliografía
- Medline Plus. Eccema numular.
Avayú E, Urbina F. Glosario semiológico en Dermatología (XVII). Rev. Chilena Dermatol. 2015;31:181-182. - Tabara K, Noweta M, Bienias W, Kaszuba K, Kaszuba A. A 6-year-old boy with Sulzberger and Garbe dermatosis: a case report and literature review. Postep Derm Alergol 2013;XXX:403-408.
- Casas MA, Ricardo J, Rolón MC, Chalela JG. Eccema numular: reporte de tres casos.Rev Aso Colomb Dermatol 2019;27:52-62.
- Devergie M. Traite Pratique des Maladies de la Peau. 2nd edn [French]. Paris: V. Masson; 1857 page 238.
- Zirwas MJ. Nummular Eccema. Uptodate. Last update Mar 03 2020.
- Ferrandiz- Bielsa I. Dermatología Clínica. Quinta Edición 2019: Cap 11;109-117.
- Arenas R. Dermatología. Atlas, diagnóstico y tratamiento 7ed. 2019:Cap 9; Eccema numular.
- Poudel R, Belbase B, Kafle N. Nummular eczema. Journal of Community Hospital Internal Medicine Perspectives. 2015:5;27909.
- Martínez-Blanco J, Garcia V, González J, Suárez C. Dermatitis numular: presentación de dos casos pediátricos. Arch Argent Pediatr 2016;114):e241-e244.
- Magaña M, Vázquez R, González N. Dermatitis numular en la niñez. Rev. méd. Hosp. Gen. Méx.1994;57:146-150.
- Aoyama H, Tanako M, Hara M, Tabata N, Tagami H. Nummular Eczema: An Addition of Senile Xerosis and Unique Cutaneous Reactivities to Enviromental Aeroallergens. Dermatology 1999;199:135–139.