Reporte de tres casos y breve revisión del tema
Juan Carlos Garcés,**** H Domínguez*****
Cuadro Clínico
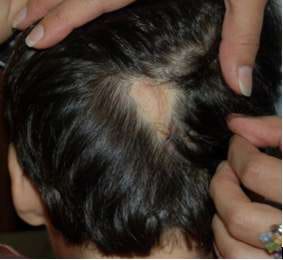
Se trata de un paciente de sexo masculino, de cinco años de edad, que consulta en el año 2010. En el interrogatorio no se encuentran antecedentes personales ni familiares de importancia. Es llevado por su madre por presentar lesión en región occipital del CC que, según refiere ha aumentado discretamente de tamaño, hecho que probablemente está más en relación con el desarrollo corporal del paciente que con un aumento lesional real (Fig. 1). No refiere ningún tipo de sintomatología subjetiva.
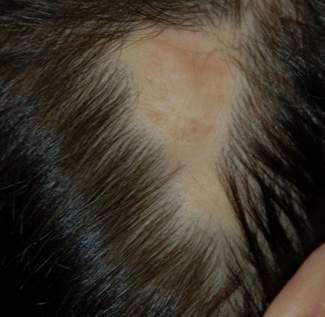
El examen de la zona afectada nos permite observar una lesión de forma triangular ubicada en la región occipital, con un borde más claro y zona central algo pigmentada, con aspecto atrófico y cicatrizal del área. La lesión es alopécica con muy escasos cabellos remanentes. Está conformada por dos lesiones alopécicas, una de mayor tamaño de ubicación superior y otra más pequeña inferior, separadas por un espacio más estrecho que las divide. (Fig 2)
.
Haga su diagnóstico
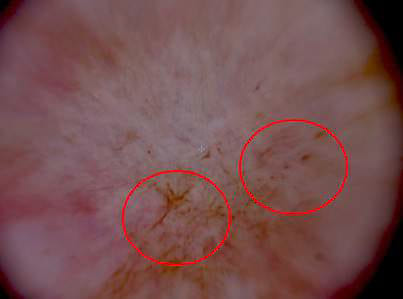
Al examen dermatoscópico del área afectada pudo observarse ausencia total de aperturas foliculares, zonas blanquecinas que alternan con espacios pigmentados y se notan vasos sanguíneos dilatados puntiformes y lineares que se transparentan a través de la epidermis. (Fig 3).
Discusión
La ACC no es un cuadro nuevo, fue descrita por primera vez por Cordón en el año de 1767 en un paciente que presentaba sus lesiones en los miembros inferiores, mientras que en 1826 Campbell describe el primer caso con compromiso del CC.
Epidemiología
Es un trastorno infrecuente cuya incidencia se calcula en 1 a 3 por cada 10.000 nacidos vivos, sin embargo, es probable que lesiones moderadas y aisladas no sean informadas y, por otra parte, lesiones solitarias en el contexto de síndromes polimalformativos no siempre son reportadas7 por lo que, la incidencia puede no ser totalmente exacta. Existe un ligero predominio en el sexo femenino y en 85 % de los casos se ubica en el CC. La mayor parte de los casos son esporádicos pero se han reportado casos familiares.8 El modo de transmisión parece ser autosómico dominante (AD) con penetración reducida o autosómico recesivo (AR).
Patogénesis
La etiología se mantiene poco clara, no obstante, tanto causas genéticas como ambientales han sido involucradas y diversas teorías han sido propuestas como son: cierre incompleto del tubo neural, trauma intrauterino, compromiso vascular por insuficiencia placentaria, adherencias de la membrana amniótica (teoría amniogénica, que sostiene que la membrana amniótica se adhiere a la piel del feto a la que puede arrancar dejando áreas denudadas),9 infecciones intrauterinas víricas por varicela y herpes simple así como, toxoplasmosis, rubeola, citomegalovirus y en general, las infecciones incluidas en el síndrome TORCH ocurriendo durante el embarazo, han sido asociados a ACC, lo mismo ocurre con el SIDA e incluso la sífilis ha sido citada como causal en su momento.
Diversas drogas usadas durante la gestación como el ácido valproico, medicamentos antitiroideos como el metimazol, benzodiazepinas o el consumo de cocaína, entre otras se presumen como causales. Marneros en el 2013 publica un estudio en el que identifica el único gen conocido asociado con ACC no sindrómica (el BMS1) en una familia con un pedigree de 5 generaciones y una herencia AD de penetrancia completa, mutación que da como resultado un defecto en la proliferación de tejidos durante el desarrrollo celular.13-14 Hay quien ha preconizado que la ACC es el residuo de un hemangioma involucionado in útero y reportan un caso de 2 lesiones de ACC en CC en un paciente con una malformación intracraneal (angiomatosis encéfalo-trigeminal).
De acuerdo con lo que hemos revisado es importante que los pacientes con ACC de CC sean cuidadosamente examinados a fin de descartar malformaciones congénitas que afecten primariamente tejidos y órganos derivados del ectodermo, alteraciones que ahora sabemos se pueden asociar con ACC de CC de tipo 1.
Bibliografía
1. Deepti Gupta, Aplasia cutis congenita Uptodate This topic last updated: Feb 12, 2018.
2. Diociauti A, Castiglia D, Giancristoforo S, Guerra L, Proto V, Dotta A, Boldrini R, Zambruno G, El Hachem M. Frequent Occurrence of Aplasia Cutis Congenita in Bullous Dermolysis of the Newborn.
3. Chiaverini C, Charlesworth A, Fernandez A, Barbarot S, Bessis D, Bodemer C, et al. Aplasia cutis congenita with dystrophic epidermolysis bullosa: clinical and mutational study. Br J Dermatol 2014; 170: 901–906.
4. McCarthy M, Clarke T, Powell FC. Epidermolysis Bullosa and Aplasia Cutis Int J Dermatol 1991;30:481-484.
5. Martínez JF, Almagro MJ, López F, Poza M. Aplasia cutis congenita of the scalp. Childs Nerv Syst. 2002;18:634-637.
6. Sthephan MJ., Smith DW., Ponzi W., Alden ER. Origin if scalp vertex aplasia cutis. The Journal of Pediatrics 1982;101:850-853.