Reporte de un caso y breve revisión de la literatura.
Reporte de un caso y breve revisión de la literatura.
Cuadro Clínico
Paciente varón de 66 años, hipertenso controlado y con antecedentes de alergia medicamentosa a la penicilina. Un hijo con diagnóstico de xeroderma pigmentoso.
El paciente consulta por presentar eritema y edema de región auricular, bilateral, acompañado de dolor moderado en ambos lados, pero con predominio del lado izquierdo. El eritema e inflamación respetan el lóbulo de las orejas (Fig. 1 y 2). Los pabellones se encuentran edematosos y con marcado aumento de su volumen (Fig. 3 y 4). En la oreja derecha naciendo de la parte anterior del trago se observa una tumoración de aspecto pediculado, color de la piel normal, con forma que semeja un pendiente en forma de gota y que se corresponde claramente con el diagnóstico de TA.
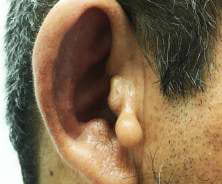
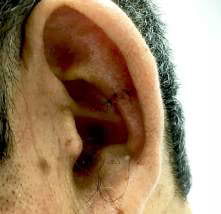
La condritis o inflamación del oído externo también puede producirse con un traumatismo o una infección, sin embargo en esta última causa, el lóbulo de la oreja suele estar atacado, mientras que la PR esta siempre respetado. Si la condritis auricular es bilateral, recurrente, se resuelve espontáneamente y se asocia a otras características de la PR, el diagnóstico de PR puede hacerse con facilidad, pero si el proceso es unilateral, se debe considerar siempre una infección por Pseudomonas aeruginosa con otitis externa necrotizante.
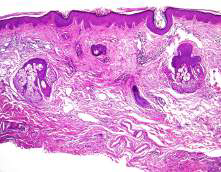
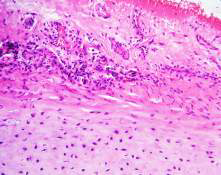
El nevo organoide, también llamado nevo sebáceo de Jadassohn, fue descrito en 1895 como un hamartoma complejo, que involucra al folículo pilosebáceo, epidermis y otras estructuras anexiales.
Su incidencia es variable según los autores, acercándose al 0.2%. Puede ser congénito o desarrollarse durante la primera infancia.
Si bien no se han podido dilucidar las causas que determinan su aparición, se sospecha de una malformación que afectaría tanto al ectodermo como al mesodermo. Además, se ha postulado una mutación somática o mosaicismo de un gen letal. Los sitios de predilección para la aparición de esta lesión suelen ser la piel cabe- lluda, cara y cuello.
En 1965, Mehregan y Pinkus, describieron 3 etapas clínicas:- Etapa infantil: la lesión se presenta como una placa sin pelo amarillo brillante; a nivel histopatológico llama la atención la escasez de glándulas sebáceas subdesarrolladas y folículos pilosos.
- Etapa de la pubertad: existe crecimiento acelerado de la lesión y se torna de aspecto verrugoso con estructuras amarillentas lobulares.
- Etapa final: se caracteriza por la presencia de nódulos o tumores, acompañados de telangiectasias en lesiones más crónicas.
La importancia de su diagnóstico radica en su asociación con neoplasias secundarias: benignas, en la mayoría de casos (70%) como tricoblastomas y el siringocistadenoma papilífero, o malignas como el carcinoma basocelular seguido del escamocelular y carcinomas in- diferenciados. Además, el riesgo de una transformación maligna aumenta con la edad.
Como parte de su evaluación, la dermatoscopía resulta una herramienta valiosa con la que podemos encontrar varios patrones como: el de glóbulos amarillentos o marrones agregados en grupos sobre un fondo amarillo (1° etapa), el aspecto papilar grisáceo y lobular amarillo blanquecino son observados con mayor frecuencia en la 2° etapa y el aspecto amarillento homogéneo con o sin vascularización (vasos finos lineales irregulares o arborescentes) especialmente en la periferia son clásicos en la 3° etapa o tumoral.
Por otra parte, los hallazgos histopatológicos que con mayor frecuencia se describen son: la hiperqueratosis, folículos pilosos atróficos de presentación alta, hiperplasia de glándulas sebáceas e hiperplasia verrucosa epidérmica, entre otros.
Finalmente, el tratamiento de elección suele ser la resección quirúrgica, aunque otros autores prefieren mantener una conducta expectante a través de la observación de cambios llamativos como la ulceración o aparición de nódulos, quistes o lesiones papilomatosas que nos harían sospechar en una transformación maligna, por lo que resulta fundamental la distinción temprana de estos signos.
Bibliografía- Sucari M., Ríos K., Vera C., Pérez C. (2015). Nevo sebáceo de Jadassohn asociado a siringocistadenoma papilífero y carcinoma basocelular. Dermatol Perú; 25 (4): 206-211
- Kelati, A., Baybay, H., Gallouj, S., & Mernissi, F. Z. (2017). Dermoscopic Analysis of Nevus Se- baceus of Jadassohn: A Study of 13 Cases. Skin appendage disorders, 3(2), 83–91. https://doi. org/10.1159/000460258
- Valdivia L., Escalante E., Escalante E., Garagorri E., Cabanillas J., Reina N. (2012). Características clínicas e histopatológicas del nevus sebáceo de Jadassohn en el Hospital Central de Aeronáutica. Dermatol Perú; 22 (1)
- Tovar A., Ramos M., Quiñones R., Barrientos J. (2015). Dermatoscopía en tricoblastoma asociado con nevosebáceo de Jadassohn. Dermatol Rev Mex; 59:166-169.
- Segars, K., Gopman, JM, Elston, JB y Harrington, MA (2015). Nevus Sebaceus de Jadassohn. Eplasty, 15, ic38.
- Lobato-Berezo, A., Aguilera-Peiró, P., y Pujol-Vallverdú, RM (2018). Tumores de colisión sobre nevussebáceo: claves para su diagnóstico dermatos-