Cuadro Clínico
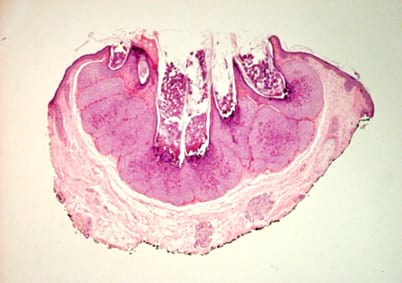
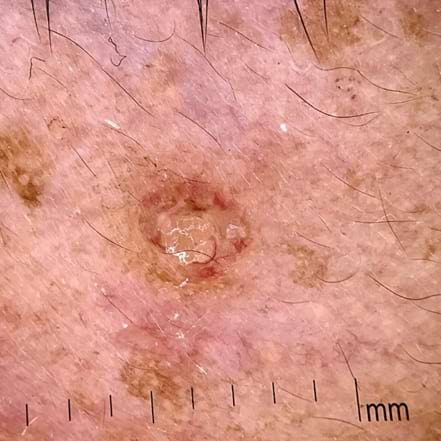
Paciente masculino de 55 años, sin antecedentes patológicos de importancia, acude por presentar lesión a nivel de parpado inferior izquierdo, de seis meses de evolución, asintomático, no refiere aumento de tamaño ni colocación de ningún tratamiento. Al examen físico se evidencia una pápula perlada, eritematosa, levemente escoriada. Al estudio histopatológico reporta lesión central epidérmica con prolongaciones lobulares sólidas prominentes compuestas por queratinocitos redondeados y voluminosos que contienen inclusiones citoplasmáticas hialinas y eosinófilas que tienden a ser más abundantes y coleccionar en el segmento superior.
El molusco contagioso en una infección viral que en pacientes inmunocompetentes es de un curso benigno y autolimitada, causada por un poxvirus, el cual es transmitido por contacto físico, fómites o autoinoculación (1).
Afecta principalmente a tres grupos poblacionales: niños, adultos sexualmente activos e inmunodeprimidos (2). Se presentan como pequeñas pápulas de 1-5 mm, únicas o múltiples, del color de la piel, aspecto perlado y brillante con umbilicación central, en algunos casos pueden rodearse de un halo de eccema, denominado dermatitis por molusco. Cualquier área de la piel o mucosas puede ser infectada.
El diagnostico generalmente es clínico, sin embargo, en la histopatología se puede evidenciar el cuerpo del molusco conocido como de Henderson-Paterson (cuerpos de inclusión intracitoplasmático) (2).
Existen diferentes tipos de tratamiento que se debe elegir de acuerdo con cada paciente dependiendo del caso clínico, la edad del paciente, localización de la lesión. Dentro de las opciones pueden ser tópicos, inmunoterapia, destructivos como la crioterapia, curetaje, laser.
Bibliografía
1. De Revisión, A., Rocío, D., Barba, R., & Prados Providencia, C. (n.d.). https://www.medigraphic.com/pdfs/archivostgi/tgi-2011/tgi115g.pdf (1).
2. Benigno Monteagudo Sánchez, León-Muíños, E., F. Piñeyro-Molina, & J.Á. Vázquez-Bueno. (2021). Dermatoscopia de un molusco contagioso plantar. Actas Dermo-Sifiliográficas, 112(10), 963–965. https://doi.org/10.1016/j.ad.2020.10.007 (2).